اختلالات ژنتیکی و ناهنجاریهای مادرزادی ممکن است در اوایل بارداری با استفاده از روشهای مختلف، هم تهاجمی و هم غیرتهاجمی، شناسایی شوند. آزمایشهایی که در سه ماهۀ اول بارداری برای تشخیص نقصهای جنینی انجام میشوند شامل آزمایشهای غربالگری و تشخیصی هستند. هدف این آزمایشها شناسایی زودهنگام نقصها و اختلالات کروموزومی و ژنتیکی جنین است.
غربالگری ژنتیک
بسیاری از اختلالات ژنتیکی را میتوان پیش از تولد شناسایی کرد. اگر شما یا همسرتان سابقه خانوادگی اختلالات ژنتیکی دارید، پزشک یا ماما ممکن است آزمایشهای ژنتیکی را در دوران بارداری پیشنهاد دهد. همچنین در صورتی که پیش از این جنین یا نوزادی با ناهنجاری ژنتیکی داشتهاید، میتوانید برای انجام غربالگری ژنتیکی اقدام کنید.
برخی از اختلالات ژنتیکی که پیش از تولد قابل شناسایی هستند، عبارتند از:
- فیبروز کیستیک
- دیستروفی عضلانی دوشن
- هموفیلی A
- بیماری کلیه پلیکیستیک
- بیماری سلول داسی شکل
- بیماری تای ساکس
- تالاسمی
روشهای مختلف غربالگری در دوران بارداری شامل موارد زیر هستند:
- آزمایش آلفا فتوپروتئین (AFP) یا آزمایش نشانگر چندگانه
- آمنیوسنتز
- نمونهبرداری از پرزهای جفتی
- آزمایش DNA آزاد جنینی
- نمونهبرداری زیر جلدی از خون بند ناف (برداشتن نمونهای کوچک از خون جنین از بند ناف)
- اسکن با امواج فراصوت
آزمایشهای غربالگری سه ماههی اول دوران بارداری
غربالگری سهماهه اول ترکیبی از سونوگرافی جنین و آزمایش خون مادر است. این فرآیند میتواند در تعیین خطر ابتلا به نقایص مادرزادی جنین کمککننده باشد. آزمایشهای غربالگری میتوانند بهتنهایی یا همراه با آزمایشهای دیگر انجام شوند.
غربالگری سهماهه اول شامل موارد زیر است:
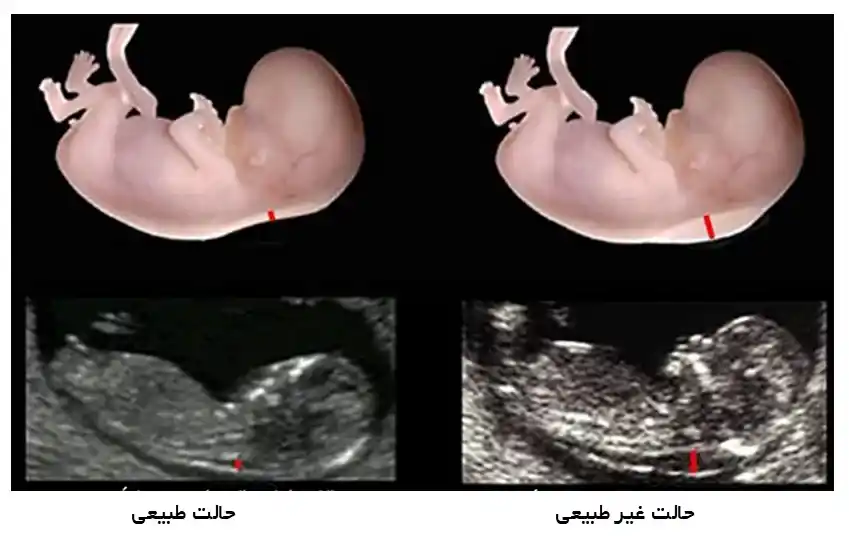
- سونوگرافی برای اندازهگیری ضخامت مایع زجاجی پشت گردن جنین. این سونوگرافی برای بررسی افزایش مایع یا ضخیم شدن در ناحیه پشت گردن جنین انجام میشود.
- سونوگرافی برای بررسی استخوان بینی جنین. در برخی از نوزادان مبتلا به ناهنجاریهای کروموزومی خاص مانند سندرم داون، استخوان بینی ممکن است قابل مشاهده نباشد. این بررسی بین هفتههای ۱۱ تا ۱۳ بارداری انجام میشود.
- آزمایشهای خون مادر که دو ماده موجود در خون بارداران را اندازهگیری میکنند:
- پروتئین پلاسمایی A مرتبط با بارداری، که توسط جفت در اوایل بارداری تولید میشود. مقادیر غیر طبیعی آن با افزایش خطر ناهنجاریهای کروموزومی ارتباط دارد.
- گنادوتروپین جفت انسانی، هورمونی که نیز توسط جفت در اوایل بارداری تولید میشود و مقادیر غیر طبیعی آن با افزایش خطر ناهنجاریهای کروموزومی مرتبط است.
ترکیب سونوگرافی برای ضخامت مایع زجاجی پشت گردن و آزمایشهای خون مادر، بهعنوان بخشی از غربالگری سهماهه اول، میتواند توانایی بیشتری در شناسایی نقصهای مادرزادی جنین از جمله سندرم داون (تریزومی ۲۱) و تریزومی ۱۸ داشته باشد.
اگر نتایج این غربالگریها غیرطبیعی باشد، مشاوره ژنتیک پیشنهاد میشود. برای تشخیص دقیقتر، ممکن است نیاز به انجام آزمایشهای بیشتر مانند نمونهبرداری از پرزهای جفتی، آمنیوسنتز، آزمایش DNA آزاد جنینی یا سونوگرافیهای تکمیلی باشد.
مقاله پیشنهادی: مسمومیت بارداری چیست؟ راههای جلوگیری و درمان پره اکلامپسی
تفسیر آزمایش غربالگری اول چگونه است؟
نتایج آزمایشات غربالگری در سهماهه اول بارداری، مادران را در سه دسته مختلف قرار میدهند:
- گروه پرخطر
- گروه با خطر متوسط
- گروه کمخطر
بارداری پرخطر
چنانچه نتیجه غربالگری مادر در دسته پرخطر قرار گیرد، باید در اولین فرصت آزمایش نمونهبرداری از پرزهای کوریونی جفت یا آمنیوسنتز برای تشخیص نهایی انجام شود.
بارداری با خطر متوسط
اگر نتیجه غربالگری در گروه خطر متوسط قرار گیرد، پزشک متخصص پیشنهاد میکند که مادر آزمایش غربالگری دوم بارداری را با آزمایش خون نشانگرهای چهارگانه انجام دهد. نتایج این آزمایش به پزشک کمک میکند تا تصمیم مناسبی در مورد سلامت جنین و مادر اتخاذ کند.
بارداری کمخطر
اگر نتایج غربالگری سهماهه اول کمخطر باشد، نیازی به انجام مجدد غربالگری سهماهه دوم نیست.
لازم به ذکر است که اگر مادر غربالگری سهماهه اول را قبل از هفته ۱۳ بارداری انجام ندهد، انجام غربالگری سهماهه دوم ضروری خواهد بود.
در هفتههای ۱۶ تا ۱۸ بارداری، فارغ از نتیجه غربالگری اول، مادر باید آزمایش آلفا فیتوپروتئین (AFP) را انجام دهد. این آزمایش میتواند نشان دهد که آیا مادر دچار نقصهای لوله عصبی جنین است یا خیر.
در کنار آزمایش AFP، سونوگرافی آنومالی برای غربالگری ناهنجاریهای ساختاری جنین نیز انجام خواهد شد.
آزمایش غربالگری سه ماهه اول شامل چه آزمایشاتی است؟
غربالگری سهماهه اول بارداری شامل مجموعهای از آزمایشها است که به تشخیص مشکلات جنین کمک میکند:
- سونوگرافی NT
سونوگرافی NT برای اندازهگیری ضخامت پوست ناحیه پشت گردن جنین انجام میشود. از طریق بررسی این ضخامت، پزشک قادر است برخی از نقصهای مادرزادی مانند سندرم داون را شناسایی کند. بهترین زمان برای انجام این غربالگری زمانی است که مادر در اواخر سهماهه اول بارداری باشد. در کنار این سونوگرافی، آزمایشات خون نیز انجام میشود. در صورتی که مادر نتواند سونوگرافی انجام دهد، پزشک ممکن است توصیه کند که آزمایشهای غربالگری یکپارچه، یعنی ترکیب غربالگری سهماهه اول و دوم، انجام شود. این سونوگرافی، آزمایش خون، سن مادر و عوامل دیگر به پزشک کمک میکند تا میزان احتمال وجود اختلالات مادرزادی در جنین را ارزیابی کند. - آزمایش خون
آزمایش خون در سهماهه اول برای مادر انجام میشود و شامل نمونهبرداری از خون مادر است. در این آزمایش، میزان هورمون بتای آزاد گنادوتروپین جفتی انسان و پروتئین A پلاسما اندازهگیری میشود. هورمون گنادوتروپین با تشکیل جفت افزایش مییابد و اگر مقدار آن بالا باشد، احتمال وجود نقصهای مادرزادی در جنین افزایش مییابد. پروتئین A نیز یکی از پروتئینهای خون است و اگر سطح آن در دوران بارداری کمتر از حد نرمال باشد، خطر نقص مادرزادی افزایش مییابد. این آزمایشها معمولاً بین هفتههای ۱۱ تا ۱۳ بارداری انجام میشود و سونوگرافی در کنار آن مکمل غربالگری خواهد بود. - تعیین جنسیت جنین
سونوگرافی انجام شده در سهماهه اول بارداری، یعنی بین هفتههای ۱۱ تا ۱۳، تنها برای تشخیص ناهنجاریهای کروموزومی است و هدف آن تعیین جنسیت یا مشاهده دستگاه تناسلی جنین نیست.
مقاله پیشنهادی: ناباروری در زنان علائم و دلایل نازایی در بانوان
اعداد نرمال آزمایش غربالگری سهماهه اول
در صورتی که بارداری طبیعی باشد، مقادیر B-HCG، AFP و PAPP-A در تمامی سنین معادل ۱.۰ MoM خواهند بود.
- اگر عدد ریسک کمتر از ۱.۲ باشد، بارداری کمخطر است و نیازی به غربالگری دوم ندارد، اما مادر باید در هفتههای ۱۵ تا ۱۶ آزمایش آلفا فیتوپروتئین انجام دهد.
- اگر عدد ریسک بین ۱.۲ و ۱.۵ باشد، بارداری در دسته خطر متوسط قرار میگیرد و مادر باید در هفتههای ۱۵ تا ۱۶ تست ترکیبی سکوئنشنال را انجام دهد.
- اگر عدد ریسک ۱.۵ یا بیشتر باشد، بارداری پرخطر است و انجام آزمایشهای اختصاصی و غربالگری سهماهه دوم ضروری خواهد بود.
آزمایشهای غربالگری سه ماههی دوم بارداری
غربالگری سهماهه دوم بارداری ممکن است شامل مجموعهای از آزمایشهای خون به نام نشانگرهای چندگانه باشد. این نشانگرها میتوانند اطلاعاتی در خصوص خطر احتمالی داشتن فرزند مبتلا به بیماریهای ژنتیکی یا نقصهای مادرزادی فراهم کنند. این غربالگری معمولاً با گرفتن نمونهای از خون مادر بین هفتههای ۱۵ تا ۲۰ بارداری (و بهترین زمان بین ۱۶ تا ۱۸ هفته) انجام میشود. نشانگرهای چندگانه شامل موارد زیر هستند:
- غربالگری AFP: این آزمایش خون که به آن AFP سرم مادر نیز گفته میشود، میزان AFP خون مادر را در دوران بارداری اندازهگیری میکند. AFP پروتئینی است که معمولاً توسط کبد جنین تولید میشود و در مایع آمنیوتیک وجود دارد. این پروتئین از جفت عبور کرده و وارد خون مادر میشود. مقادیر غیر طبیعی AFP میتواند نشانههایی از موارد زیر باشد:
- اشتباه در محاسبه تاریخ زایمان، زیرا میزان AFP در طول بارداری تغییر میکند.
- نقصهایی در دیواره شکم جنین.
- احتمال ابتلا به سندرم داون یا سایر ناهنجاریهای کروموزومی.
- نقایص لوله عصبی باز، مانند اسپینا بیفیدا.
- بارداری دوقلو (چرا که بیش از یک جنین این پروتئین را تولید میکند).
- استریول: این هورمون توسط جفت تولید میشود و میتوان آن را در خون یا ادرار مادر اندازهگیری کرد تا به ارزیابی سلامت جنین کمک کند.
- اینهیبین: این هورمون نیز توسط جفت تولید میشود.
- گنادوتروپین جفت انسانی: این هورمون نیز توسط جفت تولید میشود.
اگر نتایج آزمایش AFP یا سایر نشانگرها غیرطبیعی باشد، ممکن است نیاز به انجام آزمایشهای بیشتر باشد. سونوگرافی میتواند برای تایید مراحل بارداری و بررسی ستون فقرات جنین و سایر اندامها از نظر نقصهای احتمالی مورد استفاده قرار گیرد. در برخی موارد، آمنیوسنتز برای تشخیص دقیقتر ضروری است.
از آنجا که غربالگری نشانگر چندگانه یک آزمایش تشخیصی نیست، نتایج آن ۱۰۰ درصد دقیق نمیباشند. این غربالگری بهطور عمده برای شناسایی افرادی که نیاز به آزمایشهای اضافی دارند، مورد استفاده قرار میگیرد. نتایج مثبت کاذب ممکن است زمانی اتفاق بیفتد که جنین سالم باشد، و نتایج منفی کاذب ممکن است زمانی مشاهده شوند که جنین مشکل سلامت داشته باشد.
هنگامی که غربالگریهای سهماهه اول و دوم همزمان انجام شوند، دقت تشخیص ناهنجاریها بیشتر از زمانی خواهد بود که فقط یکی از این غربالگریها انجام شود. بهویژه، بسیاری از موارد سندرم داون میتوانند از ترکیب نتایج غربالگریهای هر دو سهماهه شناسایی شوند.
مقاله پیشنهادی؟ IVF چیست؟ درمان ناباروری به روش آی وی اف

آمنیوسنتز چیست؟
آمنیوسنتز روشی است که در آن نمونهای از مایع آمنیوتیک برداشته میشود تا اختلالات کروموزومی و نقصهای لوله عصبی مانند اسپینا بیفیدا شناسایی شود. علاوه بر این، میتوان آزمایشات ژنتیکی لازم را بر روی این مایع برای بررسی سایر اختلالات ژنتیکی و بیماریهای وراثتی انجام داد. در طول بارداری، جنین در مایع آمنیوتیک قرار دارد که ویژگیهای آن شبیه به آب است و شامل سلولهای زنده جنینی و پروتئینهایی مانند آلفا فیتوپروتئین است. این پروتئینها اطلاعات مهمی در خصوص وضعیت سلامت جنین میتوانند ارائه دهند. اگرچه آمنیوسنتز قادر به تشخیص تمام نقایص مادرزادی نیست، اما میتواند برای شناسایی برخی بیماریهای ژنتیکی مانند موارد زیر مؤثر باشد:
- سندرم داون
- بیماری گلبول قرمز داسی شکل
- سیستیک فیبروزیس
- دیستروفی عضلانی
- بیماری تای ساکس و بیماریهای مشابه آن
همچنین، آمنیوسنتز میتواند در تشخیص نقایص لوله عصبی مانند اسپینا بیفیدا و آنسفالی نیز مؤثر باشد.
زمان انجام آمنیوسنتز:
اگر پزشک شما انجام آمنیوسنتز را توصیه کند، بهترین زمان برای انجام این آزمایش معمولاً بین هفتههای ۱۴ تا ۱۶ بارداری است.
دقت آمنیوسنتز:
دقت این آزمایش حدود ۹۹.۴٪ است.
آیا انجام آمنیوسنتز برای مادر یا جنین خطرناک است؟
احتمال سقط جنین پس از آمنیوسنتز در حدود ۱٪ است. همچنین خطر بروز جراحت در مادر یا جنین، عفونت، زایمان زودرس و عوارض احتمالی دیگر به شدت نادر هستند.
نمونه گیری از پرزهای جفتی جنین (CVS) چیست؟
CVS (نمونهبرداری از پرزهای کوریونی جفت) آزمایشی است که برای تشخیص نقایص مادرزادی و بیماریهای ژنتیکی جنین انجام میشود. در این روش، نمونهای از پرزهای جفت گرفته میشود، بهطوریکه برخلاف آمنیوسنتز، نمونهبرداری از مایع آمنیوتیک انجام نمیگیرد. این آزمایش معمولاً بین هفتههای ۱۰ تا ۱۲ بارداری صورت میگیرد.
مزایای CVS نسبت به آمنیوسنتز:
یکی از مزایای اصلی CVS این است که میتوان اطلاعات بیشتری در مورد سلامت جنین را زودتر بدست آورد، بهویژه در مواردی که احتمال وجود بیماریهای ژنتیکی در جنین بیشتر است. شرایطی که در آنها CVS توصیه میشود عبارتند از:
- سن بالای ۳۵ سال برای مادر
- سابقه بارداری با ناهنجاریهای ژنتیکی
- وجود تالاسمی مینور در والدین
- سونوگرافی یا غربالگری غیرطبیعی در سهماهه اول
معایب CVS:
- در CVS نمیتوان نقایص لوله عصبی را شناسایی کرد.
- خطرات CVS بیشتر از آمنیوسنتز است.
- احتمال سقط جنین ناشی از CVS حدود ۲ درصد است، در حالیکه این میزان در آمنیوسنتز ۱ درصد است.
- اگر CVS قبل از هفته ۹ بارداری انجام شود، احتمال بروز آنومالی در جنین افزایش مییابد. علاوه بر این، به دلیل استفاده از بافت جفتی در این روش، پدیده موزائیسم سلولی میتواند باعث کاهش دقت CVS نسبت به آمنیوسنتز شود.
- احتمال عفونت در CVS بیشتر از آمنیوسنتز است.
چه بیماریهایی را میتوان با CVS تشخیص داد؟
با استفاده از این آزمایش، مشکلات کروموزومی مانند سندرم داون و سایر بیماریهای ژنتیکی از جمله سیستیک فیبروزیس، تی ساکس، و آنمی داسی شکل قابل تشخیص هستند.
دقت CVS چقدر است؟
دقت این آزمایش حدود ۹۸ درصد است. همچنین، نمونهبرداری از پرزهای کوریونی میتواند برای بررسی بیماریهای تکژنی مانند تالاسمی، سیستیک فیبروزیس، هموفیلی، دیستروفی عضلانی دوشن و… استفاده شود.