بیماری نارسایی قلبی یک حالت ناتوانکننده و دشوار است که در آن قلب نمیتواند خون را به طور موثری پمپاژ کند، و به همین دلیل خون در رگها و ریهها جمع میشود. این وضعیت با علائمی چون خستگی، تنگی نفس، ورم و افزایش سریع وزن همراه است و ممکن است مشکلات کلیوی و آریتمی نیز به دنبال داشته باشد. اگر پزشک شما این بیماری را تشخیص داده است، درمان آن را جدی بگیرید. برای یافتن بهترین متخصصان قلب و عروق و بهبود علائم نارسایی احتقانی قلب، میتوانید به سایت دکترتو مراجعه کنید.
نارسایی قلب چیست؟
Heart failure یا همان نارسایی قلبی به وضعیتی اشاره دارد که در آن عضله قلب قادر به پمپاژ مؤثر خون نیست. در این وضعیت، خون به عقب برگشته و مایعات در ریهها جمع میشود. این شرایط باعث تنگی نفس و آسیب به تمامی سیستمهای بدن میشود.
نارسایی قلب در واقع نشانهای از انواع بیماریهای قلبی است. این عارضه موجب ضعیف شدن قلب میشود. در برخی افراد، این بیماری به گونهای است که قلب دیگر قادر به پمپاژ خون به دیگر اعضای بدن نیست و ضربان قلب بهطور طبیعی مختل میشود. در برخی دیگر، باعث سفت شدن عضله قلب و کاهش جریان خون میگردد.
این بیماری یکی از چالشهای جدی تمامی جوامع بشری از جمله ایران محسوب میشود. این بیماری عمدتاً به دلیل اختلال در عملکرد ماهیچه قلب ایجاد میشود، اگرچه بخشهای دیگر نیز میتوانند به بروز نارسایی قلبی منجر شوند.
نارسایی قلبی یک بیماری مزمن است که عمدتاً به دلیل شرایط پزشکی و بیماریهای دیگر در فرد به وجود میآید. این وضعیت زمانی رخ میدهد که قلب نتواند نیازهای بافتهای بدن به اکسیژن و مواد مغذی را به دو دلیل برآورده کند:
– ماهیچه قلب بسیار ضعیف است و نمیتواند خون را با نیروی کافی به سایر نقاط بدن پمپاژ کند.
– ماهیچه قلب در حالت استراحت دچار مشکل است و نمیتواند به اندازه کافی با خون پر شود.
به عبارت دیگر، در این شرایط، سلولهای بدن خون غنی از اکسیژن و مواد مغذی که برای عملکرد صحیح نیاز دارند را به اندازه کافی دریافت نمیکنند و ممکن است در برخی از ارگانها مانند ریهها تجمع مایعات رخ دهد. در نارسایی قلبی، قلب به طور کامل از کار نمیافتد یا ضربانش را از دست نمیدهد، بلکه پمپاژ خون را به درستی انجام نمیدهد.
بسیاری از افراد با نارسایی قلبی زندگی میکنند و این بیماری یکی از شایعترین علل مراجعه به بیمارستانها در افراد بالای ۶۵ سال است. نارسایی قلبی در برخی موارد خفیف بوده و علائم جزئی آن با فعالیت بدنی نمایان میشوند، اما در موارد شدیدتر، علائم حتی در حالت استراحت هم بروز میکنند و میتوانند زندگی فرد را تهدید کنند. شایعترین علائم نارسایی قلبی شامل تنگی نفس، خستگی، تورم پا و علائم ناشی از تجمع مایعات است.
بیماری نارسایی قلبی چگونه ایجاد می شود؟
ضعیف شدن ماهیچه قلب اغلب به دلیل آسیب به قلب یا انواع بیماریهای قلبی رخ میدهد. همچنین، سفت شدن بیش از حد عضله قلب نیز میتواند منجر به نارسایی قلبی شود. بطنها، که فضای اصلی پمپاژ خون هستند، ممکن است سفت شوند و نتوانند به درستی در هر ضربان قلب پر شوند. با گذشت زمان، قلب دچار مشکل میشود و نمیتواند خون را به سایر قسمتهای بدن برساند.
در این وضعیت، پزشک میزان خون پمپاژ شده توسط قلب را اندازهگیری کرده و تشخیص میدهد که قلب سالم است یا خیر. در صورت وجود مشکل، با این روش نارسایی قلبی طبقهبندی شده و بر اساس سطح آن، درمان مناسب انتخاب میشود. این مقدار به عنوان کسر جهشی شناخته میشود و در یک قلب سالم باید حداقل ۵۰٪ باشد؛ یعنی ۵۰٪ از خونی که وارد بطن میشود باید به بیرون پمپاژ شود.
اما اگر فرد به دلیل عواملی مانند فشار خون بالا دچار نارسایی قلبی شود، ممکن است کسر جهشی مقدار طبیعی داشته باشد و مشکل در سفت شدن عضله قلب باشد. نارسایی قلبی میتواند سمت چپ (بطن چپ)، سمت راست (بطن راست) یا هر دو طرف قلب را درگیر کند. در بیشتر موارد، نارسایی از بطن چپ آغاز میشود.
مقایسه عملکرد قلب در حالت طبیعی و نارسایی قلبی
درک عملکرد طبیعی قلب میتواند به ما کمک کند تا بهتر بفهمیم چه اتفاقی در نارسایی قلبی رخ میدهد:
عملکرد طبیعی قلب
قلب ما یک ماهیچه قوی و کمی بزرگتر از یک مشت دست است که وظیفه پمپاژ خون به تمام قسمتهای بدن را بر عهده دارد. قلب دارای چهار حفره است؛ دو حفره بالایی به نامهای دهلیز راست و چپ و دو حفره پایینی به نامهای بطن راست و چپ. خون از سایر قسمتهای بدن وارد دهلیز راست میشود و از آنجا به بطن راست منتقل میگردد، سپس به سمت ریهها جریان پیدا میکند تا اکسیژن موردنیاز خود را دریافت کند. خون اکسیژندار از طریق دهلیز چپ به بطن چپ میرود و از آنجا به کل بدن پمپاژ میشود.
میتوان چرخه عملکرد قلب را به دو مرحله تقسیم کرد: سیستول یا انقباض ماهیچه قلب و دیاستول یا استراحت آن. در مواقع افزایش فعالیت بدنی (مانند بالا رفتن از پلهها)، ماهیچههای بدن به اکسیژن بیشتری نیاز دارند. برای تأمین این نیاز، فرایند انقباض ماهیچه قلب (که در آن پمپاژ خون به بدن انجام میشود) و فاز استراحت قلب (که در آن بطن چپ از خون اکسیژندار پر میشود) باید به شکل موثرتری انجام شود.
عملکرد قلب در نارسایی قلبی
در صورت ابتلا به نارسایی قلبی، قلب ما نمیتواند هنگام انجام فعالیتهایی مثل بالا رفتن از پلهها، خود را با نیاز افزایش یافته بدن به اکسیژن هماهنگ کند. در نتیجه، اکسیژن کمتری به بدن میرسد و قلب تحت فشار زیادی قرار میگیرد.
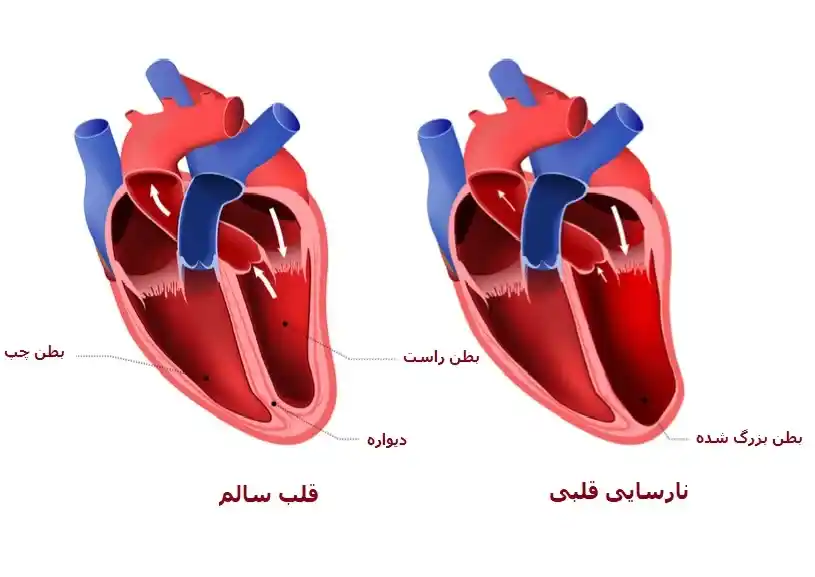
انواع نارسایی قلب یا ضعیف شدن ماهیچه قلب کدامند؟
نارسایی احتقانی قلب ممکن است در بطن چپ، بطن راست یا هر دو بطن قلب ایجاد شود. این نوع نارسایی قلب به دو دسته سیستولیک و دیاستولیک تقسیم میشود.
نارسایی قلبی سمت چپ
نارسایی سمت چپ قلب، که شایعترین نوع نارسایی قلبی است، زمانی اتفاق میافتد که بطن چپ قلب دچار اختلال شده و نمیتواند بهخوبی خون را پمپاژ کند. بطن چپ در پایین و سمت چپ قلب قرار دارد و مسئول پمپاژ خون پر از اکسیژن به قسمتهای مختلف بدن است. این اختلال باعث بازگشت خون غنی از اکسیژن به ریهها میشود، که منجر به تنگی نفس و تجمع مایعات در بدن میگردد.
نارسایی قلبی سمت راست
بطن راست قلب، با پمپاژ خون به ریهها، اکسیژن را دریافت میکند. اگر این بطن بهخوبی خون را پمپاژ نکند، نارسایی سمت راست ایجاد میشود، که معمولاً پس از نارسایی در بطن چپ ایجاد میشود. اختلال در کار بطن راست میتواند به دلیل تجمع مایع در ریهها رخ دهد، که منجر به عدم انجام بهترین وظایف آن میشود. همچنین، شرایط پزشکی دیگری مانند بیماریهای ریوی نیز میتوانند علت این اختلال باشند. از علائم نارسایی بطن راست، تورم نواحی تحتانی بدن مانند پاها و شکم است.
نارسایی دیاستولیک قلب
زمانی که عضله قلب سفتتر از حالت طبیعی شود، به آن نارسایی دیاستولیک گفته میشود. عموماً این سفت شدن عضله به دلیل بیماریهای قلبی ایجاد میشود که باعث میشود قلب بهطور کامل از خون پر نشود و خون کافی به اندامهای مختلف بدن نرسد. این نوع نارسایی قلبی در زنان بیشتر از مردان دیده میشود.
علایم نارسایی قلبی
نارسایی قلب چه علائمی دارد؟ علائم نارسایی قلب، به عنوان یکی از مهمترین بیماریهای مزمن قلب و عروق، شامل موارد شایعی نظیر تنگی نفس، تپش قلب، ضعف، خستگی زودرس، مشکلات گوارشی و مشکلات سیستمهای درونریز بدن میشود. نارسایی قلبی میتواند مزمن و ادامهدار باشد یا به صورت ناگهانی و حاد شروع شود. علائم این بیماری شامل موارد زیر است:
- تنگی نفس در حالت فعالیت یا حتی درازکشیدن
- خستگی و ضعف
- ورم پا و مچ پا
- ضربان قلب سریع یا نامنظم (تپش قلب)
- کاهش توانایی در ورزش
- سرفه مداوم یا خسخس سینه همراه با مخاط خونی سفید یا صورتی
- تورم در ناحیه شکم
- افزایش سریع وزن به دلیل تجمع مایعات
- حالت تهوع و بیاشتهایی (از علائم نارسایی قلبی خفیف)
- مشکل در تمرکز یا کاهش هوشیاری
- درد قفسه سینه که ممکن است با نشانههای حمله قلبی همراه باشد
- بیرون زدن وریدهای گردن
دلایل نارسایی قلبی چیست؟
نارسایی قلبی ناشی از یک بیماری یا شرایطی است که به قلب آسیب میزند. خوشبختانه، با درمان و مدیریت این بیماریها در مراحل اولیه، میتوانیم در بیشتر موارد از پیشرفت نارسایی قلبی جلوگیری کنیم یا روند آن را کُند نماییم. شایعترین علل نارسایی قلبی عبارتند از:
بیماری عروق کرونر قلب
در این بیماری، شریانهایی که خون را به قلب میرسانند به دلیل رسوب چربی تنگ شده و جریان خون کاهش مییابد. به همین دلیل، بخشهایی از عضله قلب از دریافت اکسیژن کافی محروم میشوند و قلب نمیتواند به خوبی کار کند. اگر شریان به طور کامل مسدود شود، ممکن است حمله قلبی و در نتیجه آسیب دائمی به عضله قلبی ایجاد شود. اختلال عملکرد قلب ناشی از بیماری عروق کرونر، میتواند به نارسایی قلبی منجر شود.
فشار خون بالا
در صورت ابتلا به فشارخون بالا، قلب ما مجبور است برای پمپاژ خون بیشتر تلاش کند. این اتفاق با گذر زمان میتواند توانایی ماهیچه قلب، از جمله توانایی پر شدن کافی از خون در فاز استراحتش را کاهش دهد و در نتیجه منجر به بروز نارسایی قلبی در ما شود.
بیماریهای دریچهای قلب
دریچههای قلب ما وظیفه دارند خون را با فشار و جهت مناسب به جریان بیندازند در حفرههای قلبمان. مشکلات دریچه عبارتند از:
تنگی دریچهها: تنگی دریچههای قلب منجر به اختلال در جریان خون و افزایش فشار داخل قلب میشود.
نارسایی دریچهها: در این حالت، نشتی دریچههای قلب باعث بازگشت جریان خون به عقب میشود.
کاردیومیوپاتی
در این حالت، عضله قلب نمیتواند به طور طبیعی خون را پمپاژ کند یا دچار اختلال در فاز استراحت شده است، اما علت آن فشار خون بالا یا بیماری عروق کرونر قلب نیست. کاردیومیوپاتی ممکن است به دلیل شرایط پزشکی مختلفی از جمله بعضی از اختلالهای خودایمنی، جهش ژنتیکی، تجمع پروتئینهای غیرطبیعی در بدن یا عفونت ایجاد شود. در هر صورت، در بیشتر موارد، علت این بیماری ناشناخته است.
ابتلا به دیابت نوع
در صورت ابتلا به دیابت، سطح لیپید در خون ما افزایش مییابد و این موضوع میتواند باعث افزایش خطر ابتلا به فشار خون و آترواسکلروز (تصلب شرایط) شود، که در نهایت ممکن است منجر به نارسایی قلبی نیز گردد.
سندرم متابولیک
اگر حداقل سه مورد از این علائم را داشته باشیم، یعنی به سندرم متابولیک مبتلا هستیم و در نتیجه احتمال ابتلا به نارسایی قلبی در ما بیشتر خواهد بود: چاقی شکمی (دور کمر بزرگ)، سطح تریگلیسرید ناشتا بالا، کاهش سطح کلسترول خوب (HDL)، فشار خون بالا و سطح گلوکز خون ناشتا بالا.
نارسایی قلبی چگونه تشخیص داده می شود؟
برای تشخیص نارسایی قلب، ابتدا متخصص قلب و عروق سوابق پزشکی شما را بررسی و سؤالاتی از شما میپرسد. سپس پزشک معاینات فیزیکی را انجام میدهد.
در جدول زیر به برخی از روش های تشخیص این بیماری اشاره کرده ایم:
| انواع آزمایش | تشخیص نارسایی احتقانی قلب |
|---|---|
| آزمایش خون | برای بررسی علائم بیماریهایی که میتوانند روی قلب تاثیر بگذارند، انجام میشود. مانند دیابت و فشارخون. |
| اشعه ایکس قفسه سینه | با استفاده از تصاویر اشعه ایکس میتوان وضعیت قلب و ریهها را بررسی کرد. |
| الکتروکاردیوگرام | در نوار قلب گرفتن سیگنالهای الکتریکی قلب ثبت میشود. این آزمایش سریع و بدون درد است و تعداد و طول هر ضربان قلب را نشان میدهد. |
| اکو قلب | در اکو قلب چه چیزی مشخص میشود؟ با استفاده از امواج صوتی تصویری از قلب ایجاد میکند. میتوان اندازه و ساختار قلب، جریان خون و دریچههای قلب را با اکو قلب بررسی کرد. |
| تست ورزش | این آزمایش عملکرد قلب را در حین فعالیت بررسی میکند. ممکن است از شما خواسته شود، روی تردمیل بدوید یا روی دوچرخه ثابت رکاب بزنید. همچنین گاهی دارویی به بیمار داده میشود که همانند تاثیر ورزش روی قلب عمل میکند. |
| سیتیاسکن | برای تهیه تصویر از قلب و قفسه سینه با سیتیاسکن باید روی یک میز دراز کشیده و لوله اشعه ایکس در اطراف بدن حرکت کند. این روش روی کلیهها تاثیر میگذارد؛ بنابراین اگر مشکلات کلیوی دارید، حتما به پزشک اطلاع دهید. |
| امآرآی | در این روش با امواج رادیویی تصویری از قلب به دست میآید. |
| آنژیوگرافی | در این روش یک لوله نازک (کاتتر) از طریق یک رگ خونی (معمولا رگ کشاله ران) به سمت قلب هدایت میشود. یک رنگ از طریق کاتتر تزریق شده و با اشعه ایکس راحتتر انسداد رگها تشخیص داده میشود. |
| بیوپسی میوکارد | گاهی برای بررسی بیماریهای عضله قلب، یک لوله کوچک و قابل انعطاف وارد سیاهرگ گردن یا کشاله ران میشود. پزشک با این ابزار قسمت بسیار کوچکی از عضله قلب را برمیدارد. |
روشهای کنترل و درمان نارسایی قلبی
در اکثر افراد، نارسایی قلبی به عنوان یک بیماری مزمن شناخته میشود که نیازمند درمان مداوم است. درمانهای موجود میتوانند به کاهش و تسکین علائم کمک کنند و پیشرفت نارسایی قلبی را کند کنند. این درمان عموماً شامل ترکیبی از روشهای غیردارویی و دارویی است، از جمله تغییرات در رژیم غذایی و سبک زندگی، داروها، و در برخی موارد، استفاده از دستگاههایی برای محافظت از قلب در برابر ریتمهای غیرطبیعی نظیر پیسمیکر.
روشهای غیردارویی
درمان نارسایی قلبی اغلب شامل ترکیبی از روشهای غیردارویی و دارویی است، اما بین روشهای غیردارویی، تغییر در رژیم غذایی و سبک زندگی از اهمیت بالایی برخوردار هستند. روشهای معمول برای بهبود وضعیت شامل موارد زیر میشود:
۱. وزن کردن روزانه: وزن کردن روزانه با کمک یک ترازوی ثابت میتواند به تشخیص تجمع مایعات در بدن کمک کند، که ممکن است ناشی از بدتر شدن عملکرد قلب باشد. توصیه میشود هر روز در زمان ثابتی و با استفاده از یک ترازوی مشخص و در شرایط یکسان وزن خود را اندازهگیری کنید. بهعنوان مثال، میتوانید هر روز قبل از صرف صبحانه و بعد از ادرار کردن خودتان را وزن کرده و به این موضوع توجه کنید که همیشه با همان مقدار لباس پوشیده باشید. اگر وزن شما در یک روز حدود 1 کیلوگرم یا در یک هفته 2 کیلوگرم افزایش پیدا کند، به پزشک خود مراجعه کنید. احتمالاً پزشک میتواند توصیههای دیگری برای شما داشته باشد که متناسب با شرایط شما باشد.
۲. کاهش مصرف نمک و آب: نمک موجود در رژیم غذایی میتواند باعث تجمع مایعات اضافی در سیستم گردش خون، ریهها و سایر نقاط بدن شود. بنابراین، محدود کردن مقدار نمک (سدیم) در غذا میتواند به کنترل نارسایی قلبی کمک کند. توصیه میشود از مصرف غذاهای نمکدار مانند کنسروها، ترشیجات، پیتزا، سوسیس، کالباس، آجیل شور و غذاهای آماده پرهیز کنید و در مورد محدودیت میزان نمک مصرفی خود با پزشک خود مشورت کنید.
۳. مصرف مایعات: مقدار مایعاتی که ما مینوشیم نیز مهم است. برای افراد مبتلا به نارسایی شدید قلبی، پزشکان اغلب توصیه میکنند که روزانه کمتر از 2 لیتر مایعات (شامل آب و سایر مایعات مصرفی) مصرف کنند. باید توجه داشته باشید که پزشک ممکن است باتوجه به وضعیت شما توصیههای دقیقتر و متفاوتی در مورد مصرف مایعات داشته باشد که باید از آنها پیروی کنید.
۴. حفظ وزن سالم: اگر چاق یا دارای اضافهوزن هستید، قلب شما باید برای تأمین خون و اکسیژن بدنتان بیشتر تلاش کند. بنابراین باید سعی کنید وزنتان را به حد متناسب کاهش دهید تا کار قلب کمتر شود و در نتیجه علائم بهبود یابند. پزشک شما میتواند راهنماییهای لازم در این زمینه را به شما دهد.
۵. اجتناب از سیگار: ترک سیگار میتواند به شما کمک کند احتمال خطر حمله قلبی و در نتیجه بروز نارسایی قلبی را کمتر کنید.
۶. ورزش منظم: در صورتی که پزشک شما توصیه کرده، انجام ورزش در طول هفته میتواند به بهبود عملکرد قلب و عروق، تقویت عضلات و کاهش علائمی مانند تنگینفس و خستگی کمک کند. انجام فعالیت بیشتر همچنین میتواند به بهبود کیفیت زندگی شما کمک کند. قبل از شروع هر برنامه ورزشی جدید، با پزشک خود مشورت کنید تا بهترین روش برای شما را مشخص کنید.
دکتر غلامحسین فاتحی از بهترین متخصصین قلب در تهران میباشد. جهت رزرو نوبت آنلاین دکتر فاتحی کلیک کنید.
روشهای دارویی
درمانها برای کنترل و تسکین علائم نارسایی قلبی از داروها غالباً استفاده میشود. برخی از داروها اثرات مثبتی بر طول عمر بیماران نیز داشتهاند. مهم است که داروهای تجویز شده را بهموقع و بهدقت مصرف کنیم، مطابق با دستورات پزشک.
روشهای دیگر درمان نارسایی قلبی شامل استفاده از دستگاههایی برای کمک به عملکرد پمپاژ قلب با نیروی بیشتر یا بهبود ضربان قلب با ریتم مناسب، و همچنین انجام جراحی برای بهبود جریان خون به قلب یا انجام پیوند قلب است.